Введение
Простой хронический лишай (ПХЛ) или лишай Видаля представляет собой утолщение кожи с шелушением разной степени выраженности, которое возникает вторично в результате повторяющихся царапин или трения. При этом зуд — это один из характерных симптомов данного состояния, который обычно усиливается в периоды бездействия, а также перед сном и ночью. Прикосновения и эмоциональный стресс также могут провоцировать зуд, который облегчается умеренным или сильным растиранием и расчёсыванием. Поражения редко занимают большие площади, но пациенты сообщают о значительном влиянии данного состояния на сон, двигательную и умственную активность. ПХЛ состояние не является первичным процессом, ему, как правило, предшествуют различные поражения кожи. ПХЛ может осложняться вторичным инфицированием из-за экскориаций.
Этиология
Считается, что причинную роль ПХЛ играют механическая травма и воспаление наряду с экспрессией эпидермального фактора роста эндотелия сосудов. Описаны такие предшествующие состояния и болезни кожи, как атопический дерматит, укусы насекомых, посттравматические и постгерпетические рубцы, акне-келоид, ксероз кожи, венозная недостаточность и астеатотическая экзема.
Исследование 2014 года продемонстрировало повышенную распространенность ПХЛ у пациентов с фоновой тревогой и обсессивно-компульсивным расстройством по сравнению с контрольной группой того же возраста и пола. Исследование 2015 года показало, что у пациентов с ПХЛ выше частота клинической депрессии по сравнению с пациентами без этого состояния. Роль нервной системы в развитии данного дерматоза была подтверждена в наблюдении, где применение лития привело к регрессу высыпаний, а прекращение его приёма к рецидиву.
Небольшое исследование, посвящённое ПХЛ и использованию красок для волос, содержащих парафенилендиамин, показало клинически значимое улучшение симптомов после прекращения воздействия этого вещества, что даёт основания подозревать сенсибилизацию и контактный дерматит в этиологии ПХЛ. Также было выявлено, что длительное воздействие выхлопных газов уличного транспорта связано с увеличением частоты детских кожных заболеваний, включая простой хронический лишай.
ПХЛ характеризуется замкнутым кругом из зуда и расчёсывания высыпаний, что приводит к их усилению и зуду. Заболевание логично возникает на коже в местах, доступных для расчесывания.
В зависимости от взглядов на ПХЛ, некоторые специалисты использую данный диагноз для пациентов без известных предрасполагающих кожных заболеваний. В случае если сыпь была инициирована первичным дерматозом, они используют термин вторичной лихенификации.
Кроме того, сохраняется взаимозаменяемое (историческое) использование термина “нейродермит”, отражающее предполагаемую роль психического стресса в развитии или обострении высыпаний.
Эпидемиология
Точная частота ПХЛ в общей популяции неизвестна. О различиях в частоте между расами не сообщается. Вторичные пигментные изменения могут быть более выражены у людей с более тёмной кожей. ПХЛ чаще наблюдается у женщин, чем у мужчин. Форма ПХЛ, характеризующаяся высыпаниями на средней части задней поверхности шеи, наблюдается почти исключительно у женщин. Заболевание встречается в основном в среднем и позднем взрослом возрасте, с наибольшей распространенностью у лиц в возрасте 30-50 лет.
Клиническая картина
Пациенты с ПХЛ жалуются на стойкие зудящие высыпания на одном или нескольких участках кожи. Наиболее часто описываемые локализации высыпаний: скальп, затылок, разгибательная поверхность предплечий и локтей, вульва и мошонка, верхняя медиальная часть бёдер, колени, голени и лодыжки.
На ранних стадиях чаще всего отмечается эритема. Усиление зуда отмечается, когда пациент неподвижен или ведёт себя спокойно, ослабление зуда или его полное отсутствие наблюдается, когда пациент активен. Возникающее расчёсывание приносит временное облегчение. Некоторые пациенты могут начать чесаться, при одном только обсуждении зуда или описании высыпаний.
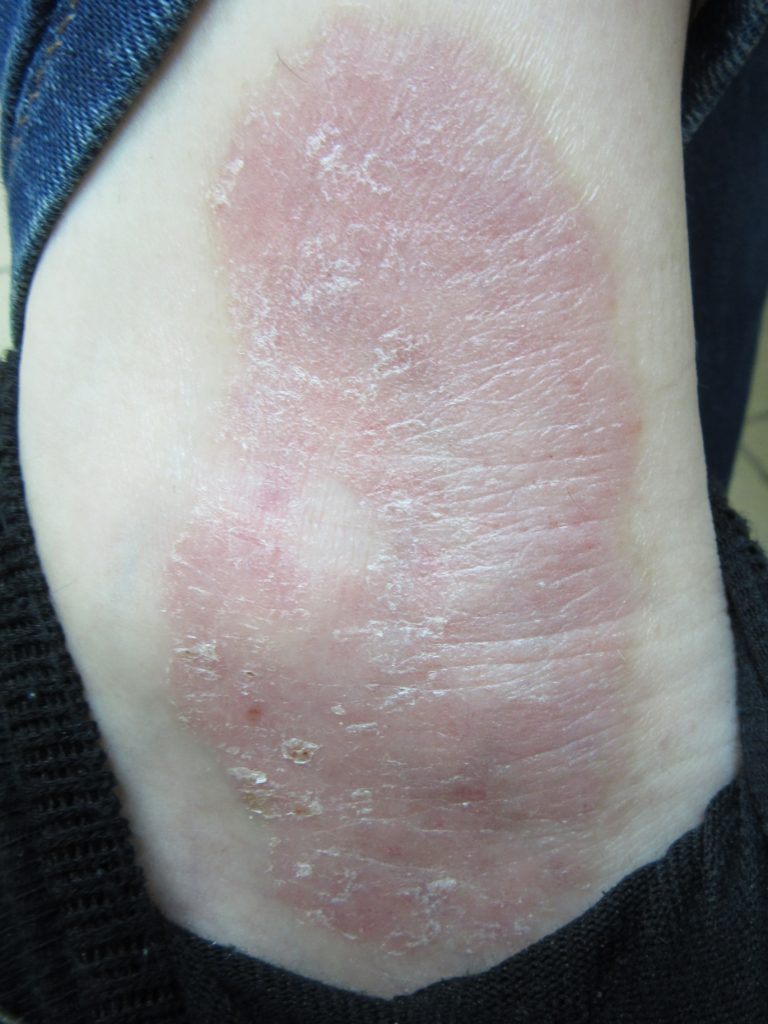
Высыпания ПХЛ представляют собой одну или несколько бляшек, слегка эритематозных, шелушащихся, четко очерченных, лихенифицированных и плотных.
Крупные бляшки могут иметь несколько зон. В утолщенной периферической зоне могут быть единичные папулы. В средней зоне имеются лентикулярные и полушаровдиные пруригинозные папулы с экскориациями. Центральная зона имеет наибольшее утолщение и пигментные изменения. Расчёсывание играет ключевую роль в формировании высыпаний и визуализируется в виде белых царапин, эрозий и изъязвлений. ПХЛ является одним из гиперкератотических процессов, из которых может вырасти кожный рог.

Дифференциальная диагностика
Муцинозная алопеция (фолликулярный муциноз), кожная Т-клеточная лимфома, дерматологические проявления внутренних болезней, экстрамаммарная болезнь Педжета, красный плоский лишай, нуммулярный дерматит (нуммулярная экзема), бляшечный псориаз, себорейный дерматит, микозы кожи.
Лабораторные исследования
Повышенный уровень сывороточного иммуноглобулина Е иногда подтверждает диагноз атопии, предрасполагающей к развитию ПХЛ. Микроскопическое исследование на патогенный грибок позволяет исключить дерматомикоз или кандидоз у пациентов с генитальным ПХЛ.
Аппликационные тесты помогают исключить или подтвердить аллергический контактный дерматит, как первичное заболевание (например, аллергический контактный дерматит на никель с вторичным ПХЛ) или как фактор хронизации (например, аллергический контактный дерматит на местные кортикостероиды, используемые для лечения простого хронического лишая).
Биопсию кожи выполняют для исключения других заболеваний, особенно псориаза или грибовидного микоза (кожная Т-клеточная лимфома) у пожилых пациентов.
При гистологическом исследовании выявляются гиперкератоз, акантоз, спонгиоз и участки паракератоза в эпидермисе. Утолщение всех слоёв эпидермиса сопровождается удлинением эпидермальных гребней и псевдоэпителиоматозной гиперплазией. Характерен папиллярный дермальный фиброз с вертикальными полосами пучков коллагена. Характерным признаком простого хронического лишая, который отмечается при электронной микроскопии, являются коллагеновые волокна, прикрепляющиеся к базальной пластинке. Можно встретить увеличенное количество кровеносных сосудов. Для описания этого паттерна эпидермальной гиперплазии с выраженной дермальной ангиопролиферацией был предложен термин «пруригиформный ангиоматоз».
Лечение
Лечение направлено на уменьшение зуда и минимизацию существующих поражений. Расположение, морфология поражений и степень выраженность влияют на выбор лечения. Например, толстые псориазоподобные бляшки ПХЛ на конечностях обычно лечат сильнодействующими топическими кортикостероидами или внутриочаговыми кортикостероидами, тогда как поражения вульвы чаще лечат местными кортикостероидами мягкого действия или топическими ингибиторами кальциневрина. Широко распространённые поражения, скорее всего, потребуют системного лечения или фотолечения.
Некоторым пациентам могут быть рекомендованы пероральные успокаивающие препараты и седативные средства. В зависимости от индивидуальных потребностей лечение можно назначать в течение дня и/или перед сном. При инфицированных поражениях можно рассмотреть местный или пероральный антибиотик.
Экспериментальным методом лечения пациентов, у которых традиционная терапия оказалась неэффективной, является локальное введение ботулинического токсина.
Прогноз
Высыпания и зуд могут полностью исчезнуть, но после успешного лечения остаются лёгкие рубцы и пигментные изменения. Рецидив более вероятен в периоды психического стресса или если ранее поражённая кожа подвергалась воздействию экстремальных температур или влажности, кожных раздражителей или аллергенов. У пациентов, которые не соблюдают режим лечения и продолжают расчёсывать кожу, улучшения ожидать не приходится. Смертность от простого хронического лишая отсутствует.
У пациентов с простым хроническим лишаем чаще встречаются сахарный диабет, гиперлипидемия, гипертония, ишемическая болезнь сердца, заболевания периферических сосудов, хроническая обструктивная болезнь легких и хроническая болезнь почек. Пациенты с ПХЛ более склонны к развитию эректильной дисфункции, чем контрольная группа того же возраста.
Профилактика
Пациента необходимо убедить в необходимости избегать травматизации поражённых участков. ПХЛ ухудшается или улучшается в зависимости от способности пациента воздержаться от расчёсов. Важно обсудить индивидуальные способы, как можно повлиять на привычное расчесывание. Пациент должен быть проинформирован, что экстремальные температуры и/или влажность, психический стресс, воздействие кожных раздражителей и аллергенов провоцируют рецидив.
Список литературы
- Weyers W, Weyers I, Bonczkowitz M, Diaz-Cascajo C, Schill WB. Lichen amyloidosus: a consequence of scratching. J Am Acad Dermatol. 1997 Dec. 37(6):923-8.
- Lotti T, Buggiani G, Prignano F. Prurigo nodularis and lichen simplex chronicus. Dermatol Ther. 2008 Jan-Feb. 21(1):42-6.
- Tsintsadze N, Beridze L, Tsintsadze N, Krichun Y, Tsivadze N, Tsintsadze M. Psychosomatic Aspects in Patients With Dermatologic Diseases. Georgian Med News. 2015 Jun. 70-5.
- Liao YH, Lin CC, Tsai PP, Shen WC, Sung FC, Kao CH. Increased risk of lichen simplex chronicus in people with anxiety disorder: a nationwide population-based retrospective cohort study. Br J Dermatol. 2014 Apr. 170 (4):890-4.
- Juan CK, Chen HJ, Shen JL, Kao CH. Lichen Simplex Chronicus Associated With Erectile Dysfunction: A Population-Based Retrospective Cohort Study. PLoS One. 2015. 10 (6):e0128869.
- Chey WY, Kim KL, Yoo TY, Lee AY. Allergic contact dermatitis from hair dye and development of lichen simplex chronicus. Contact Dermatitis. 2004 Jul. 51(1):5-8.
- Gerritsen MJ, Gruintjes FW, Andreissen MA, van der Valk PG, van de Kerkhof PC. Lichen simplex chronicus as a complication of herpes zoster. Br J Dermatol. 1998 May. 138(5):921-2.
- Burkhart CG, Burkhart CN. Acne keloidalis is lichen simplex chronicus with fibrotic keloidal scarring. J Am Acad Dermatol. 1998 Oct. 39(4 Pt 1):661.
- Woodruff PW, Higgins EM, du Vivier AW, Wessely S. Psychiatric illness in patients referred to a dermatology-psychiatry clinic. Gen Hosp Psychiatry. 1997 Jan. 19(1):29-35.
- Gupta MA, Vujcic B, Gupta AK. Dissociation and conversion symptoms in dermatology. Clin Dermatol. 2017 May — Jun. 35 (3):267-272.
- Shukla S, Mukherjee S. Lichen simplex chronicus during lithium treatment. Am J Psychiatry. 1984 Jul. 141(7):909-10.
- Ising H, Lange-Asschenfeldt H, Lieber GF, Weinhold H, Eilts M. [Effects of long-term exposure to street traffic exhaust on the development of skin and respiratory tract diseases in children]. Schriftenr Ver Wasser Boden Lufthyg. 2003. 81-99.
- Boozalis E, Grossberg AL, Püttgen KB, Cohen BA, Kwatra SG. Itching at night: A review on reducing nocturnal pruritus in children. Pediatr Dermatol. 2018 Jun 26.
- Muylaert BPB, Borges MT, Michalany AO, Scuotto CRC. Lichen simplex chronicus on the scalp: exuberant clinical, dermoscopic, and histopathological findings. An Bras Dermatol. 2018 Jan-Feb. 93 (1):108-110.
- Ball SB, Wojnarowska F. Vulvar dermatoses: lichen sclerosus, lichen planus, and vulval dermatitis/lichen simplex chronicus. Semin Cutan Med Surg. 1998 Sep. 17(3):182-8.
- Pleimes M, Wiedemeyer K, Hartschuh W. Lichen simplex chronicus of the anal region and its differential diagnoses : A case series. Hautarzt. 2009 Mar 7.
- Simonetta C, Burns EK, Guo MA. Vulvar Dermatoses: A Review and Update. Mo Med. 2015 Jul-Aug. 112 (4):301-7
- Guerrero A, Venkatesan A. Inflammatory Vulvar Dermatoses. Clin Obstet Gynecol. 2015 Sep. 58 (3):464-75.
- Khaitan BK, Sood A, Singh MK. Lichen simplex chronicus with a cutaneous horn. Acta Derm Venereol. 1999 May. 79(3):243.
- Thaipisuttikul Y. Pruritic skin diseases in the elderly. J Dermatol. 1998 Mar. 25(3):153-7.
- Ortins-Pina A, Soares-de-Almeida L, Caroli U, Held L, Kempter W, Rütten A, et al. Prurigiform Angiomatosis: Reactive Angioproliferation in the Skin and Vascular Endothelial Growth Factors. Am J Dermatopathol. 2020 Jan. 42 (1):29-34.
- Datz B, Yawalkar S. A double-blind, multicenter trial of 0.05% halobetasol propionate ointment and 0.05% clobetasol 17-propionate ointment in the treatment of patients with chronic, localized atopic dermatitis or lichen simplex chronicus. J Am Acad Dermatol. 1991 Dec. 25(6 Pt 2):1157-60.
- Geraldez MC, Carreon-Gavino M, Hoppe G, Costales A. Diflucortolone valerate ointment with and without occlusion in lichen simplex chronicus. Int J Dermatol. 1989 Nov. 28(9):603-4.
- Jung HM, Eun SH, Lee JH, Kim GM, Bae JM. Less painful and effective intralesional injection method for lichen simplex chronicus. J Am Acad Dermatol. 2018 Dec. 79 (6):e105-e106.
- Kelekci HK, Uncu HG, Yilmaz B, Ozdemir O, Sut N, Kelekci S. Pimecrolimus 1% cream for pruritus in postmenopausal diabetic women with vulvar lichen simplex chronicus: A prospective non-controlled case series. J Dermatolog Treat. 2008 Apr 11. 1-5.
- Heckmann M, Heyer G, Brunner B, Plewig G. Botulinum toxin type A injection in the treatment of lichen simplex: an open pilot study. J Am Acad Dermatol. 2002 Apr. 46(4):617-9.
- Messikh R, Atallah L, Aubin F, Humbert P. Botulinum toxin in disabling dermatological diseases. Ann Dermatol Venereol. 2009 May. 136 Suppl 4:S129-36.