Введение
Очаговая алопеция или гнёздная алопеция — рецидивирующее, нерубцующее, иммуноопосредованное выпадение волос, которое поражает волосяные фолликулы в фазе анагена на любом участке кожи. Клинически это может проявляться различными паттернами выпадения волос. Хотя это состояние не несёт угрозы для жизни, оно может вызывать сильнейший эмоциональный стресс у пациентов и членов их семей.
Клиническая картина
Гнёздная алопеция часто протекает бессимптомно, но примерно у 14% пациентов имеется зуд или ощущение жжения в поражённой области. Чаще всего имеет место один очаг поражения (у 80% пациентов). Количество очагов в начале болезни никак не связано с её тяжестью. По статистике волосистая часть головы поражается в 66,8-95%, область бороды — в 28% у мужчин, брови — в 3,8%, конечности — в 1,3%. При тяжелой очаговой алопеции у пациентов может наблюдаться потеря всех волос на голове (тотальная алопеция) или всех волос (универсальная алопеция). В очагах поражения встречаются волосы в виде восклицательного знака (короткие обломанные волосы, у которых проксимальный конец волос уже, чем дистальный), велюсные волосы и фолликулярные отверстия, может наблюдаться зона т.н. расшатанных волос. Поражение ногтей обнаруживается среди 6,8-49,4% пациентов, как правило, это происходит при тяжёлом течении болезни. Чаще всего при этом выявляются точечные углубления, среди прочего — трахионихия, линии Бо, онихорексис, койлонихии, лейконихия.
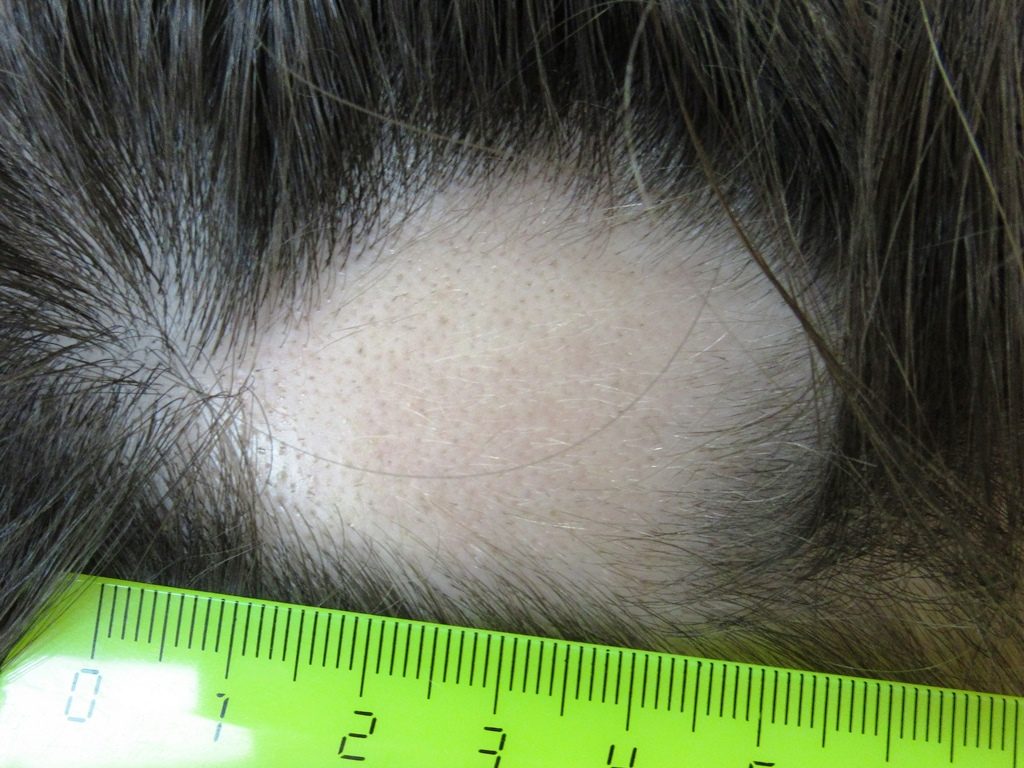
До лечения. Очаг нерубцующей алопеции.
Диагноз
Диагноз обычно ставится на основании клинических проявлений. Биопсия кожи требуется редко, но может быть полезна, если клинический диагноз не очевиден. При гистопатологическом исследовании могут наблюдаться различные явления. В очагах острого заболевания с активным выпадением волос характерно наличие интенсивных перибульбарных, лимфоцитарных, воспалительных инфильтратов, окружающих анагеновые фолликулы. Эти инфильтраты часто описываются как пчелиные рои. Кроме того, могут наблюдаться признаки фолликулярного поражения, такие как фолликулярный отек, клеточный некроз, микровезикуляция и недержание пигмента. Фолликулярная миниатюризация характерна в очагах хронической алопеции. При этом воспалительный инфильтрат вариабелен и обычно менее выражен, чем при ранних поражениях. Кроме того, из-за перехода анагеновых фолликулов в стадии катагена и телогена при очаговой алопеции в образцах кожи из областей хронического поражения выявляют высокую долю фолликулов в катагене или телогене.
В ряде исследований из-за связи между очаговой алопецией и аутоиммунным заболеванием щитовидной железы, а также относительно высокой частотой заболеваний щитовидной железы среди населения приходят к выводу о целесообразности соответствующего скрининга. При наличии клинических признаков или симптомов, указывающими на другие аутоиммунные заболевания, следует обследовать на наличие этих заболеваний, в противном случае рутинное тестирование не рекомендуется.

Дерматоскопическая картина. Признаков воспаления и рубцевания нет.
Дифференциальная диагностика
Андрогенная алопеция. Андрогенная алопеция встречается у мужчин и у женщин, обычно характерно проявляется медленным, прогрессирующим истончением волос, а не быстрым развитием областей полного выпадения волос, что типично для очаговой алопеции.
Рубцовая алопеция. Рубцовая алопеция может быть результатом различных патологий, таких как плоский лишай, дискоидная красная волчанка и декальвирующий фолликулит. Все они характеризуются необратимым разрушением волосяных фолликулов. Выпадение волос обычно очаговое, а в местах алопеции наблюдается потеря фолликулярных отверстий, что свидетельствует о рубцевании. Дополнительные признаки варьируют в зависимости от первичной патологии и могут включать эритему, шелушение, закупорку фолликулов и образование пустул.
Вторичный сифилис. Инфекционная болезнь, на вторичной стадии которой могут появиться участки очагового выпадения волос. Пятна часто описываются как «изъеденные молью», а не как гладкие и дискретные области, характерные для очаговой алопеции.
Микроспория, трихофития и фавус волосистой части головы. Грибковая инфекция, которая обычно проявляется шелушащимися участками выпадения волос на коже головы и чаще всего встречается у детей. Также могут наблюдаться локальное воспаление и шейная лимфаденопатия.
Трихотилломания. Это расстройство, при котором люди навязчиво выдергивают волосы с головы или других участков тела. Обычно при осмотре выявляются характерные признаки травматических изменений волос и кожи.
Височная треугольная алопеция. Аномалия развития волосяных фолликулов, которая проявляется в младенчестве или детстве в виде треугольного или круглого участка выпадения волос вблизи лобно-височной линии роста волос. Расстройство может быть односторонним или двусторонним и сохраняется на протяжении всей жизни. При тщательном осмотре и биопсии обнаруживаются пушковые волосы.
Этиология
Истинная причина очаговой алопеции остается неизвестной и точная роль возможных факторов требует уточнения. Факторов риска очаговой алопеции не существует, за исключением положительного семейного анамнеза. Точная роль стрессовых событий остается неясной, но они, скорее всего, вызывают состояние, уже имеющееся у восприимчивых людей, а не являются истинной первопричиной.
Патофизиология
Точные механизмы патофизиологии гнёздной алопеции остаются неизвестными. Наиболее широко принята гипотеза, что гнёздная алопеция это Т-клеточно опосредованное аутоиммунное состояние, которое чаще всего возникает у генетически предрасположенных людей. При данной болезни волосяные фолликулы в фазе роста (анаген) преждевременно переходят в фазы непролиферативной инволюции (катаген) и покоя (телоген), что приводит к внезапному выпадению волос и торможению повторного роста волос. В отличие от рубцовой алопеции воспалительный процесс при очаговой алопеции не приводит к необратимому разрушению волосяного фолликула.
Аутоиммунная реакция
Большое количество наблюдений поддерживает гипотезу, что гнёздная алопеция — аутоиммунная болезнь. Процесс возникает из-за Т-лимфоцитов, но также при этом состоянии у больных людей выявляется повышенное количество антител к структурам волосяного фолликула по сравнению со здоровыми. При иммунофлюоресценции антитела к волосяным фолликулам в стадии анагена выявляются у 90% пациентов с гнёздной алопецией по сравнению с 37% здоровых испытуемых. Аутоантитела разнородны и нацелены на многочисленные структуры волосяного фолликула в стадии анагена. Чаще всего целью антител является наружная оболочка волоса, затем идут внутренняя оболочка волоса, матрикс и стержень волоса. Не известно, играют ли эти антитела прямую роль в патогенезе или это всего лишь эпифеномен.
При гистологическом анализе выявляется лимфоцитарный инфильтрат вокруг волосяных фолликулов в стадии анагена. Инфильтрат преимущественно состоит из Т-хелперов и, в меньшей степени, Т-супрессоров. CD4+ и CD8+ лимфоциты вероятно играют основную роль, т.к.истощение этих подтипов Т-клеток приводит к полному или частичному отрастанию волос, что наблюдалось в эксперименте модели крыс с очаговой алопецией университета Данди. При восстановлении популяции Т-клеток животные снова начинали терять волосы. Тот факт, что не во всех опытах на животных моделях происходит полное восстановление роста волос свидетельствует в пользу наличия других вероятных механизмов. Общее число циркулирующих в крови Т-лимфоцитов может быть как в норме, так и снижено.
Исследование на людях также подтверждает гипотезу аутоиммунности. Исследования показали, что рост волос восстанавливается при пересадке пораженных участков кожи на мышей с комбинированным иммунодефицитом.
При другом исследовании аутологичные Т-лимфоциты выделенные из поражённой кожи были культивированы с волосяными фоликулами и аутологичными антиген-презентирующими клетками. После начального отрастания инъекция Т-лимфоцитов в трансплантаты привела к потере выросших волос. Инъекции аутологичных Т-лимфоцитов, которые не были культивированы с гомогенатами фолликулов не вызвали потери волос.
Схожие эксперименты на голых (бестимусных) мышах не приводили к потере волос после внутривенного введения сыворотки больных людей мышам.
Клиническим доказательством аутоиммунного характера заболевания является тот факт, что гнёздная алопеция связана с аутоиммунными заболеваниями, самые значимые из которых — болезни щитовидной железы и витилиго. Например, в ретроспективном одномоментном исследовании 2115 пациентов с гнёздной алопецией, которые наблюдались в научных медицинских центрах Бостона более 11 лет, коморбидные аутоиммунные диагнозы включали в себя болезни щитовидной железы (14,6%), сахарный диабет (11,1%), воспалительное заболевание кишечника (6,3%), системную красную волчанку (4,3%), ревматоидный артрит (3,9%), псориаз и псориатический артрит (2,0%). Другие коморбидные состояния включали в себя атопию (аллергический ринит, астма и/или экзема) (38,2%), контактный дерматит (35,9%), психические заболевания (депрессивные или тревожные расстройства (25,5%), гиперлипидемию (24,5%), гипертонию (21,9%) и ГЭРБ (17,3%).
В заключение следует суммировать и подчеркнуть, что положительное влияние истощения подтипа Т-клеток на рост волос, обнаружение аутоантител, способность переносить очаговую алопецию от поражённых животных к здоровым животным, а также индукция ремиссии путем пересадки поражённых участков на животных с ослабленным иммунитетом, свидетельствуют в пользу аутоиммунного состояния. Определённые факторы в волосяных фолликулах и, возможно, в окружающей среде вызывают аутоиммунную реакцию. Некоторые данные свидетельствуют о наличии меланоцитарных мишеней в волосяном фолликуле. Добавление или удаление иммунологических факторов существенно меняет рост волос.
Генетика
В пользу предположения о генетической предрасположенности к гнездной алопеции свидетельствуют многие факторы.
Частота положительного семейного анамнеза очаговой алопеции у пораженных пациентов оценивается в 10-20% по сравнению с 1,7% в контрольной группе.
Было изучено несколько генов и большое количество исследований было сосредоточено на HLA. Два исследования продемонстрировали, что лейкоцитарный антиген человека DQ3 (DQB1*03) был обнаружен более чем у 80% пациентов с очаговой алопецией, что позволяет предположить, что он может быть маркером общей предрасположенности к данному состоянию. Исследования также показали, что лейкоцитарный антиген человека DQ7 (DQB1*0301) и человеческий лейкоцитарный антиген DR4 (DRB1*0401) значительно чаще присутствуют у пациентов с тотальной и универсальной алопецией.
Другой ген, представляющий интерес — это ген антагониста рецептора ИЛ-1, который может коррелировать с тяжестью заболевания. Наконец, выраженная связь синдрома Дауна с гнездной алопецией предполагает участие гена, расположенного на хромосоме 21.
Таким образом, генетические факторы, вероятно, играют важную роль в определении восприимчивости и тяжести заболевания. Гнёздная алопеция, скорее всего, является результатом полигенных дефектов, а не дефекта одного гена. Роль факторов окружающей среды в возникновении или запуске состояния ещё предстоит определить.
Цитокины
Выявлено, что ИЛ-1 и ФНО являются мощными ингибиторами роста волос in vitro. Последующее микроскопическое исследование этих культивированных волосяных фолликулов показало морфологические изменения, подобные тем, которые наблюдаются при очаговой алопеции.
Иннервация и сосудистая сеть
Ещё одна интересная область касается модификации перифолликулярных нервов. Тот факт, что пациенты с очаговой алопецией иногда сообщают о зуде или боли в поражённых участках, повышает вероятность изменений в периферической нервной системе. У 3 пациентов с очаговой алопецией концентрация нейропептида, связанного с геном кальцитонина (CGRP), были снижена по сравнению с контрольными субъектами. CGRP оказывает множество эффектов на иммунную систему, включая хемотаксис и ингибирование презентации антигена клетками Лангерганса и ингибирование митоген-стимулируемой пролиферации Т-лимфоцитов.
CGRP также увеличивает вазодилатацию и пролиферацию эндотелия. Подобные результаты были представлены в другом исследовании, в котором в образцах биопсии кожи головы были обнаружены пониженные уровни субстанции P и CGRP и нормальный уровень вазоактивного кишечного полипептида. Исследование также отметило более низкий базальный кровоток и большую вазодилатацию после внутрикожной инъекции CGRP у пациентов с очаговой алопецией по сравнению с контрольными субъектами.
Вирусная этиология
Были предложены и другие гипотезы для объяснения патофизиологии очаговой алопеции, но для их поддержки необходимы дополнительные доказательства. Предполагалось, что очаговая алопеция может иметь инфекционное происхождение, но микробный агент на постоянной основе выделить не удалось. Было приложено много усилий для выделения цитомегаловируса, но большинство результатов были отрицательными.
Эпидемиология
Очаговая алопеция встречается по всему миру и её распространенность среди населения в целом составляет 0,1-0,2%. Риск развития очаговой алопеции в течение жизни оценивается в 1,7%. Очаговая алопеция встречается у 0,7–3% пациентов, осматриваемых дерматологами. Данные о соотношении полов при гнездной алопеции различаются в литературе незначительно. В одном исследовании, включавшем 736 пациентов, соотношение мужчин и женщин составляло 1:1. В другом исследовании на меньшем количестве пациентов было замечено небольшое преобладание женщин. Гнёздная алопеция может возникнуть в любом возрасте от самого рождения до последних десятилетий жизни. Сообщалось и о врождённых случаях. Пик заболеваемости приходится на возраст 15-29 лет. У 44% людей очаговая алопеция начинается в возрасте до 20 лет. Начало у пациентов старше 40 лет наблюдается менее чем у 30% пациентов с очаговой алопецией.
Лечение
Решение о лечении. Лечение не является обязательным, поскольку состояние доброкачественное, и спонтанные ремиссии и рецидивы являются обычным явлением. У большинства пациентов есть лишь несколько участков алопеции, и спонтанное возобновление роста обычно происходит в течение 1 года. Менее 10% пациентов страдают обширной алопецией и менее 1% — универсальной алопецией. Неблагоприятные прогностические факторы включают в себя аномалии ногтей, атопию, начало в молодом возрасте и тяжёлые формы очаговой алопеции. Лечение может ускорить восстановление волос и может быть местным или системным. Решение о лечении принимается совместно с пациентом и включает тщательное рассмотрение предпочтений пациента, а также рисков и преимуществ лечения.
Психологическая поддержка играет важную роль в лечении очаговой алопеции. В популяционном ретроспективном когортном исследовании в Соединенном Королевстве, включавшем пациентов в возрасте от 10 до 90 лет, очаговая алопеция была связана с повышенным риском последующего диагноза большого депрессивного расстройства, в свою очередь наличие большого депрессивного расстройства также увеличивает риск очаговой алопеции. Исследования детей и подростков с очаговой алопецией также выявили повышенную частоту тревоги и депрессии.
Косметические возможности. Некоторые пациенты, решившие отказаться от лечения или имеющие неполный ответ на лечение, нуждаются в продуктах или методах для решения проблемы постоянного выпадения волос на коже головы, бровей или ресниц (парики, шиньоны, короткие стрижки и бритье, спреи или лосьоны для камуфляжа, татуаж, накладные ресницы).
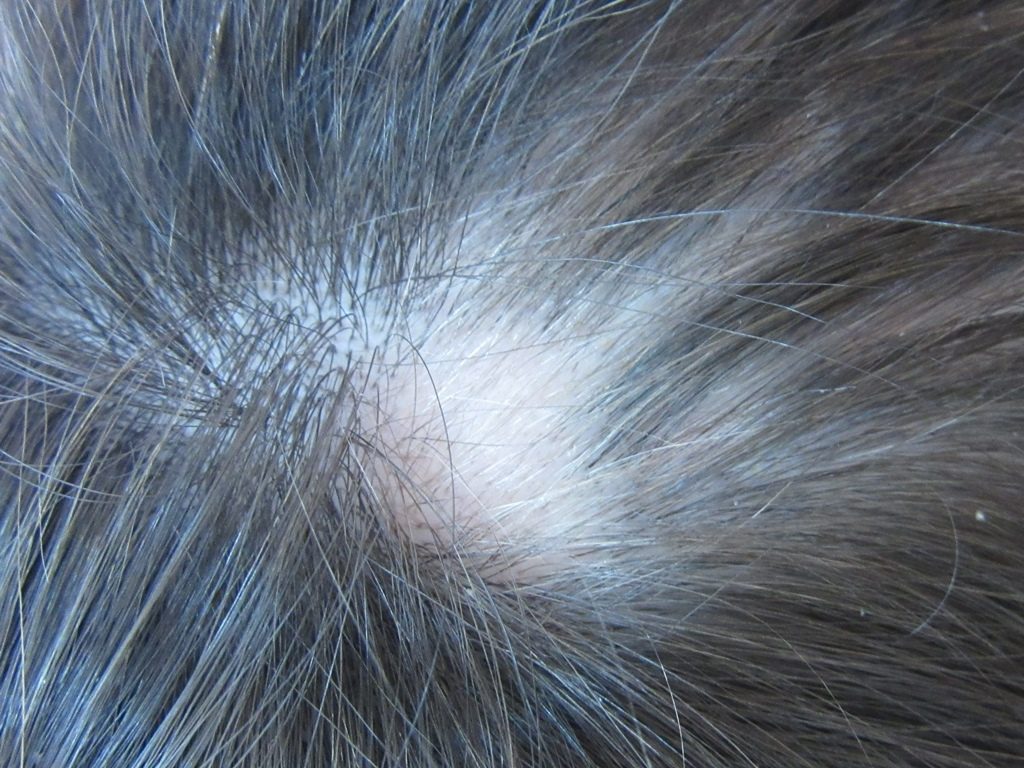
Очаг с первого фото через 3 месяца. Наблюдается рост пигментированных волос и волос бедных пигментом (в дальнейшем произошло восстановление пигментации).
Лечебные средства. На выбор лекарственного препарата влияет тяжесть алопеции и отсутствие противопоказаний у пациента. Категории тяжести заболевания строго не определены, но принятые категории включают: ограниченное очаговое выпадение волос (потеря менее 50% волос на голове) и обширное выпадение волос (более 50%).
Внутриочаговое введение кортикостероидов. Предпочтение внутриочаговой терапии кортикостероидами для начального лечения ограниченного очагового выпадения волос у взрослых в первую очередь основано на относительной безопасности этого вмешательства и обширном клиническом опыте. Как правило, речь идёт о внутрикожном введении триамцинолона ацетонида, но препараты могут быть разные в зависимости от той или иной страны. Рост новых волос обычно становится заметным через 6-8 недель. Лечение можно повторять по мере необходимости каждые 4-6 недель и прекращать после восстановления волос. Если через шесть месяцев нет ответа, лечение следует прекратить и стоит обратиться к альтернативным методам лечения.
Сильнодействующие местные кортикостероиды. Они обычно применяются в качестве терапии первой линии у детей и у взрослых, которые не переносят внутриочаговые инъекции. Местная терапия кортикостероидами впоследствии прекращается, если рост волос отсутствует в течение 1,5-2 месяцев.
Ингибиторы янус-киназ. Пероральный барицитиниб чаще всего упоминается в этом контексте. Хотя другие ингибиторы янус-киназ (тофацитиниб, руксолитиниб, ритлецитиниб, брепоцитиниб) использовались для лечения очаговой алопеции, пероральный барицитиниб является наиболее предпочтительным средством на основании крупных рандомизированных исследований.
Местная иммунотерапия. Местная иммунотерапия включает в себя нанесение сильнодействующего контактного аллергена на пораженный участок для ускорения роста волос. Точные механизмы местной иммунотерапии неизвестны, но считается, что определенную роль играет иммуномодулирующее действие на воспалительный инфильтрат, окружающий пораженные волосяные фолликулы. Теории механизма действия сосредоточены на ингибировании патологического иммунного ответа посредством антигенной конкуренции, индукции апоптоза лимфоцитов или влиянии на тип или функцию лимфоцитов в воспалительном инфильтрате. Местную иммунотерапию можно проводить с помощью дифенилциклопропенона или дибутилового эфира скваровой кислоты. Признаки роста волос ожидаются примерно через три месяца, и частота лечения снижается после достижения максимального роста волос. Лечение часто прекращают, если нет ответа через 6–12 месяцев. Тяжелый дерматит является потенциальным побочным эффектом местной иммунотерапии. Другие потенциальные побочные эффекты включают лимфаденопатию, крапивницу, витилиго и дисхромию
Системные глюкокортикоиды. Эти препараты иногда назначают в качестве временной меры для замедления выпадения волос у пациентов с быстро прогрессирующим обширным выпадением волос. Обычно используются схемы лечения с постепенным уменьшением дозы в течение 4-6 недель. Пульс-терапия по ряду некоторых исследований может вызывать рост волос, но её превосходство над ежедневной терапией пока под вопросом. Побочные эффекты, связанные с этой группой лекарств, ограничивают продолжительность терапии. После завершения курса системных глюкокортикоидов таких пациентов переводят на ингибиторы янус-киназ, местную иммунотерапию или альтернативную терапию.
Другие лечебные подходы. В случае рефрактерных случаев гнездной алопеции рассматриваются различные препараты. Сообщалось о случаях улучшения при использовании дупилумаба в отчетах о клинических случаях и сериях случаев. Иммунодепрессанты, иногда используемые при рефрактерной очаговой алопеции, включают в себя метотрексат, азатиоприн и циклоспорин. Данные об эффективности этих лекарств лечения ограничены, и лечение этими препаратами требует тщательного лабораторного контроля из-за потенциальной токсичности. Сульфасалазин — препарат с иммунодепрессивными и иммуномодулирующими свойствами в ряде исследований и обзоре показал положительное действие примерно у 25% пациентов. Миноксидил для местного применения демонстрирует определенные успехи при небольших и немногочисленных очагах алопеции, но неэффективен у пациентов с полной потерей волос на голове. Эксимерный лазер – лазер, излучающий ультрафиолетовый свет с длиной волны 308 нм, в нескольких небольших исследованиях и отчётах продемонстрировал улучшением очаговой алопеции кожи головы. Богатая тромбоцитами плазма (PRP, плазмотерапия) демонстрирует положительный эффект при гнёздной алопеции, но пока исследования на эту тему немногочисленны. ПУВА-терапия – фотохимиотерапия псораленом и ультрафиолетом А показала эффективность около 60%, но с высокой частотой рецидивов. Местный пимекролимус, местный такролимус, местный циклоспорин и фотодинамическая терапия не продемонстрировали заметной эффективности при очаговой алопеции.
Список литературы
- van der Steen P, Traupe H, Happle R, Boezeman J, Sträter R, Hamm H. The genetic risk for alopecia areata in first degree relatives of severely affected patients. An estimate. Acta Derm Venereol. 1992 Sep. 72(5):373-5.
- Huang KP, Mullangi S, Guo Y, Qureshi AA. Autoimmune, Atopic, and Mental Health Comorbid Conditions Associated With Alopecia Areata in the United States. JAMA Dermatol. 2013 May 22. 1-5.
- Huang K, Samyukta Mullangi BS, Ye Guo, MS, Qureshi A. Autoimmune, Atopic, and Mental Health Comorbid Conditions Associated With Alopecia Areata in the United States. JAMA Dermatol. 2013;149(7):789-794.
- Colombe BW, Lou CD, Price VH. The genetic basis of alopecia areata: HLA associations with patchy alopecia areata versus alopecia totalis and alopecia universalis. J Investig Dermatol Symp Proc. 1999 Dec. 4(3):216-9.
- Colombe BW, Price VH, Khoury EL, Garovoy MR, Lou CD. HLA class II antigen associations help to define two types of alopecia areata. J Am Acad Dermatol. 1995 Nov. 33(5 Pt 1):757-64.
- Price VH, Colombe BW. Heritable factors distinguish two types of alopecia areata. Dermatol Clin. 1996 Oct. 14(4):679-89.
- Jackow C, Puffer N, Hordinsky M, Nelson J, Tarrand J, Duvic M. Alopecia areata and cytomegalovirus infection in twins: genes versus environment?. J Am Acad Dermatol. 1998 Mar. 38(3):418-25.
- Safavi K. Prevalence of alopecia areata in the First National Health and Nutrition Examination Survey. Arch Dermatol. 1992 May. 128(5):702.
- Safavi KH, Muller SA, Suman VJ, Moshell AN, Melton LJ 3rd. Incidence of alopecia areata in Olmsted County, Minnesota, 1975 through 1989. Mayo Clin Proc. 1995 Jul. 70(7):628-33.
- Darwin E, Hirt PA, Fertig R, Doliner B, Delcanto G, Jimenez JJ. Alopecia Areata: Review of Epidemiology, Clinical Features, Pathogenesis, and New Treatment Options. Int J Trichology. 2018 Mar-Apr. 10 (2):51-60.