Введение
Себорейный дерматит — папуло-сквамозное заболевание, возникающее на участках кожи головы, лица и туловища, где наблюдается большее количество сальных желёз. При локализации на коже головы его обычно называют перхотью. Помимо кожного сала, этот дерматит связан с Malassezia, иммунологическими нарушениями и активацией комплемента. Обычно заболевание усугубляется на фоне изменений влажности, смены времён года, травм (например, царапины) или эмоционального стресса. Тяжесть варьируется от лёгкой перхоти до эксфолиативной эритродермии. Себорейный дерматит может усугубляться при болезни Паркинсона и СПИДе. Этиология
Микроорганизмы Malassezia, вероятно, не являются причиной, но являются кофактором, связанным с депрессией Т-клеток, повышением уровня кожного сала и активацией альтернативного пути комплемента. Лица, склонные к этому дерматиту, также могут иметь дисфункцию кожного барьера.
Различные лекарства могут вызывать обострение или провоцировать себорейный дерматит. Эти препараты включают ауранофин, ауротиоглюкозу, буспирон, хлорпромазин, циметидин, этионамид, фторурацил, золото, гризеофульвин, галоперидол, интерферон альфа, литий, метоксален, метилдопа, фенотиазины, псоралены, станозолол, тиотиксен и триоксален.
Патофизиология
Точная патофизиология остается неясной. Себорейный дерматит связан с нормальным уровнем Malassezia, но с аномальным иммунным ответом. Т-хелперы, стимуляция фитогемагглютинином и конканавалином, а также титры антител снижены по сравнению с таковыми у контрольных субъектов. Сообщается также, что даже при противогрибковом лечении не наблюдалось снижения уровня Malassezia. Вклад Malassezia в развитие себорейного дерматита может быть связан с их липазной активностью — высвобождением воспалительных свободных жирных кислот — и с их способностью активировать альтернативный путь комплемента.
Эпидемиология
Распространённость себорейного дерматита по всему миру составляет 3-5%. Только в США ежегодно на безрецептурные средства от перхоти тратится 300 миллионов долларов. Перхоть, самая лёгкая форма себорейного дерматита, вероятно, встречается гораздо чаще и присутствует примерно у 15-20% населения.
Заболевание встречается у людей всех рас. Себорейный дерматит у мужчин протекает немного хуже, чем у женщин. Обычно дебют происходит в период полового созревания. Пик заболевания приходится на возраст 30-40 лет. У младенцев это проявляется в виде молочных корочек или, реже, в виде поражения складок или эритродермии.
Клиническая картина
Активные высыпания себорейного дерматита характеризуются жжением, шелушением и зудом. Активность болезни усиливается зимой и ранней весной, ремиссии обычно происходят летом. Активные фазы себорейного дерматита могут осложняться вторичным инфицированием интертригинозных участков. Генерализованная себорейная эритродермия встречается редко. Это чаще происходит в сочетании со СПИДом, застойной сердечной недостаточностью, болезнью Паркинсона и иммуносупрессией у недоношенных детей.
Внешний вид себорейного дерматита на коже головы варьируется от лёгких очаговых шелушений до обширных, толстых, прилипших корок. Бляшки встречаются редко. С волосистой части головы себорейный дерматит может распространяться на лоб, заднюю часть шеи и кожу за ушами как при псориазе.
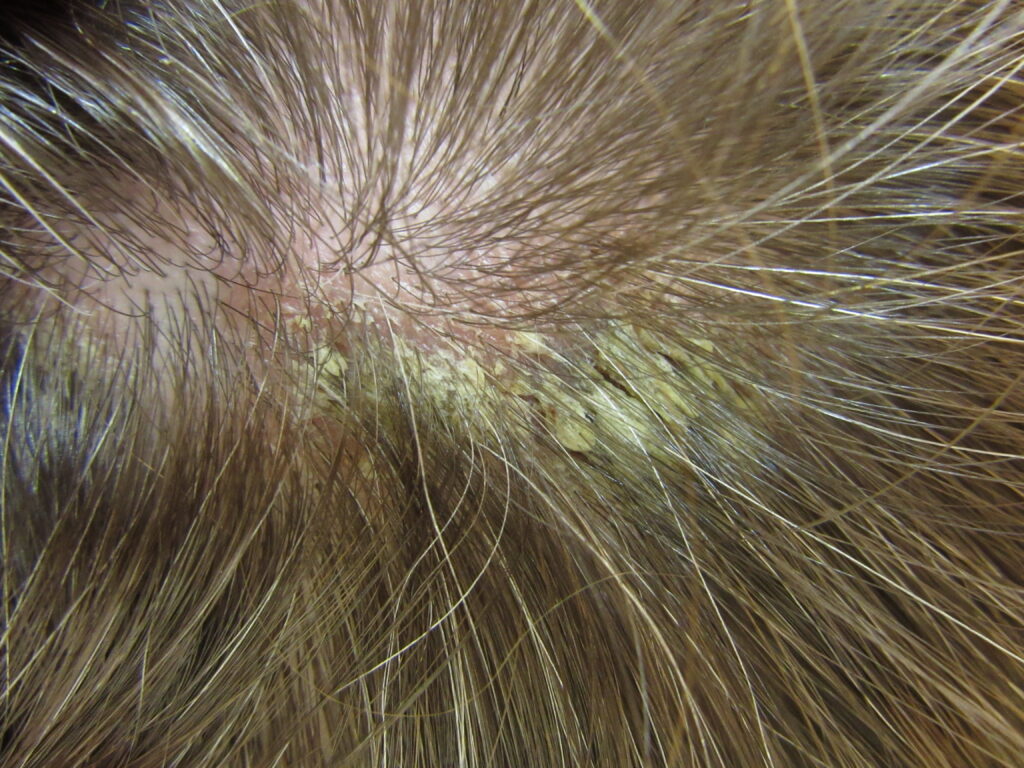
Поражения кожи при себорейном дерматите проявляются в виде сухих или жирных чешуек на воспалённых участках. Инфекционный экзематоидный дерматит с мокнутием и образованием корок предполагает присоединение вторичной инфекции. Себорейный блефарит может возникнуть самостоятельно.
Престернальное или межлопаточное поражение встречается чаще, чем интретригинозное. Иногда могут возникать два различных типа себорейного дерматита на разных участках кожи.
Дифференциальная диагностика
Ксеротическая экзема, хроническая гранулёматозная болезнь, эксфолиативная эритродермия, обветривание лица, инфекционный экзематоидный дерматит, болезнь Леттерера-Сиве, лекарственная токсидермия, себопсориаз, стафилококковый блефарит, разноцветный лишай, дефицит витамина B и/или цинка.
Лабораторные исследования
Клинический диагноз себорейного дерматита обычно ставится на основании анамнеза волнообразного течения болезни, а также расположения высыпаний на коже. Пациентам с эксфолиативной эритродермией может потребоваться биопсия кожи, а для исключения микоза можно использовать микроскопическое исследование, хотя у взрослых он встречается редко.
Дерматопатологические проявления себорейного дерматита неспецифичны. В острой стадии воспаление располагается перифолликулярно и периваскулярно. Часто наблюдаются спонгиоз и псориазоформная гиперплазия, “плечевой паракератоз” (скопление чешуек и корок воронки волоса). Хронический себорейный дерматит может выглядеть похожим на псориаз, но псориаз отличается регулярным акантозом, истончением эпидермальных гребней, экзоцитозом, паракератозом и отсутствием спонгиоза. Нейтрофилы встречаются в обоих случаях. .
Лечение
Рекомендуется раннее лечение обострений. Особенно полезны изменение привычек расчёсывания кожи при поражении кожи головы.
Местные кортикостероиды низкой активности продемонстрировали свою эффективность при локализации процесса на лице. Хотя количество дрожжей Malassezia не коррелирует с тяжестью себорейного дерматита, противогрибковая терапия является терапией первой линии. Кремы и гели кетоконазола, нафтифина или циклопирокса являются эффективными методами лечения. Альтернативные подходы включают в себя ингибиторы кальциневрина, комбинации серы или сульфонамидов, местные ингибиторы ФДЭ-4 и пропиленгликоль. Сообщается, что при данном заболевании приносит пользу масло чайного дерева. Системный флуконазол может быть эффективен при тяжёлой или резистентной формах.
Перхоть устраняется более частым мытьем головы или более длительным периодом намыливания. Рекомендуется прекратить использование лака для волос или помад для волос. Шампуни, содержащие салициловую кислоту, дёготь, селен, серу или цинк, эффективны и могут использоваться поочередно. Шампуни с сульфидом селена (2,5%), кетоконазолом и циклопироксом могут помочь уменьшить количество дрожжей Malassezia на коже головы. Их также можно использовать для лечения поражений туловища или бороды, но они могут вызвать раздражение в интертригинозных областях и на лице.
Сообщалось, что системный приём низких доз изотретиноина внутрь приносит пользу при тяжёлом себорейном дерматите. 1% гель метронидазола давал неубедительные результаты при лечении себорейного дерматита лица. Существуют рекомендации при применению азелаиновой кислоты. При себорейном блефарите может помочь бережная чистки ресниц детским шампунем и ватными аппликаторами. Использование крема кетоконазола в этой анатомической области является спорным.
Список литературы
- Zisova LG. Malassezia species and seborrheic dermatitis. Folia Med (Plovdiv). 2009 Jan-Mar. 51(1):23-33.
- Brodell EE, Smith E, Brodell RT. Exacerbation of seborrheic dermatitis by topical fluorouracil. Arch Dermatol. Feb 2011. 147(2):245-6.
- Tatlican S, Eren C, Eskioglu F. Insight into pimecrolimus experience in seborrheic dermatitis: close follow-up with exact mean cure and remission times and side-effect profile. J Dermatolog Treat. 2009. 20(4):198-202.
- Cook BA, Warshaw EM. Role of topical calcineurin inhibitors in the treatment of seborrheic dermatitis: a review of pathophysiology, safety, and efficacy. Am J Clin Dermatol. 2009. 10(2):103-18.
- Ozden MG, Tekin NS, Ilter N, Ankarali H. Topical pimecrolimus 1% cream for resistant seborrheic dermatitis of the face: an open-label study. Am J Clin Dermatol. 2010. 11(1):51-4.
- Blauvelt A, Draelos ZD, Gooderham M, et al. Efficacy and safety of roflumilast foam 0.3% in patients with seborrheic dermatitis in a phase 3 trial: assessment of pruritus (abstract 388). Br J of Dermatol. 2023 Jun 20. 188(Suppl 3).
- Firooz A, Solhpour A, Gorouhi F, et al. Pimecrolimus cream, 1%, vs hydrocortisone acetate cream, 1%, in the treatment of facial seborrheic dermatitis: a randomized, investigator-blind, clinical trial. Arch Dermatol. 2006 Aug. 142(8):1066-7.
- Schwartz RA, Janusz CA, Janniger CK. Seborrheic dermatitis: an overview. Am Fam Physician. 2006 Jul 1. 74(1):125-30.
- Zisova LG. Fluconazole and its place in the treatment of seborrheic dermatitis—new therapeutic possibilities. Folia Med (Plovdiv). 2006. 48(1):39-45.
- Schwartz JR, Rocchetta H, Asawanonda P, Luo F, Thomas JH. Does tachyphylaxis occur in long-term management of scalp seborrheic dermatitis with pyrithione zinc-based treatments?. Int J Dermatol. 2009 Jan. 48(1):79-85.
- Waldroup W, Scheinfeld N. Medicated shampoos for the treatment of seborrheic dermatitis. J Drugs Dermatol. 2008 Jul. 7(7):699-703.
- Seite S, Rougier A, Talarico S. Randomized study comparing the efficacy and tolerance of a lipohydroxy acid shampoo to a ciclopiroxolamine shampoo in the treatment of scalp seborrheic dermatitis. J Cosmet Dermatol. 2009 Dec. 8(4):249-53.
- Zani MB, Soares RC, Arruda AC, de Arruda LH, Paulino LC. Ketoconazole does not decrease fungal amount in patients with seborrhoeic dermatitis. Br J Dermatol. 2016 Aug. 175 (2):417-21.
- Manuel F, Ranganathan S. A new postulate on two stages of dandruff: a clinical perspective. Int J Trichology. 2011 Jan. 3 (1):3-6.
- Elish D, Silverberg NB. Infantile seborrheic dermatitis. Cutis. 2006 May. 77(5):297-300.
- Gupta AK, Versteeg SG. Topical Treatment of Facial Seborrheic Dermatitis: A Systematic Review. Am J Clin Dermatol. 2016 Nov 2.
- Dessinioti C, Katsambas A. Seborrheic dermatitis: etiology, risk factors, and treatments: facts and controversies. Clin Dermatol. 2013 Jul-Aug. 31 (4):343-51.
- Pazyar N, Yaghoobi R, Bagherani N, Kazerouni A. A review of applications of tea tree oil in dermatology. Int J Dermatol. 2013 Jul. 52 (7):784-90.
- Shin H, Kwon OS, Won CH, et al. Clinical efficacies of topical agents for the treatment of seborrheic dermatitis of the scalp: a comparative study. J Dermatol. 2009 Mar. 36(3):131-7.
- de Souza Leão Kamamoto C, Sanudo A, Hassun KM, Bagatin E. Low-dose oral isotretinoin for moderate to severe seborrhea and seborrheic dermatitis: a randomized comparative trial. Int J Dermatol. 2017 Jan. 56 (1):80-85.
- Siadat AH, Iraji F, Shahmoradi Z, Enshaieh S, Taheri A. The efficacy of 1% metronidazole gel in facial seborrheic dermatitis: a double blind study. Indian J Dermatol Venereol Leprol. 2006 Jul-Aug. 72(4):266-9.
- Apasrawirote W, Udompataikul M, Rattanamongkolgul S. Topical antifungal agents for seborrheic dermatitis: systematic review and meta-analysis. J Med Assoc Thai. 2011 Jun. 94 (6):756-60.
- Goldust M, Rezaee E, Raghifar R. Treatment of seborrheic dermatitis: comparison of sertaconazole 2 % cream versus pimecrolimus 1 % cream. Ir J Med Sci. 2013 Dec. 182 (4):703-6.
- Bikowski J. Facial seborrheic dermatitis: a report on current status and therapeutic horizons. J Drugs Dermatol. 2009 Feb;8(2):125-33.