Введение
Пиогенная гранулема (ботриомикома, дольчатая капиллярная гемангиома) — относительно частое доброкачественное сосудистое образование кожи и слизистых, истинная причина появления которой полностью не изучена. Термин “пиогенная гранулёма” в настоящее время считается некорректным, т.к. опухоль не имеет ни инфекционного происхождения, ни гранулематозного строения.
Как правило они возникают у детей и молодых людей в виде одиночной блестящей красной папулы или узла, весьма склонного к кровотечению и изъязвлению. Также для гранулём характерен быстрый рост в течение нескольких недель. Пиогенная гранулёма часто возникает во время беременности (реже при использовании пероральных контрацептивов), особенно на деснах или на других частях слизистой оболочки полости рта, и тогда её называют «опухолью беременности». Другие хорошо задокументированные варианты пиогенной гранулёмы (ПГ) включают диссеминированный, подкожный, внутривенный и медикаментозный (например, ретиноидный, антиретровирусный и онкологический) подтипы. Удаление показано для устранения кровотечения, дискомфорта, косметических проблем и при затруднениях в диагностике.
Этиология
Травма продолжительное время считалась первичной причиной ПГ, но одно из обширных исследований выявило лишь 7% пациентов с ПГ с указание на предшествующую травму в анамнезе. Есть публикации о появлении ПГ на пламенеющем невусе или паукообразной ангиоме, а также после лечения вишнёвых ангиом и винных пятен лазером на красителях. Описаны случаи, когда системные ретиноиды (чаще всего изотретиноин) провоцировали похожие на ПГ высыпания. Помимо изотретиноина есть единичные сообщения о связи ПГ и лечения ацитретином и топическими ретиноидами. Развитие ПГ, преимущественно на больших пальцах, связано с антиретровирусной терапией. Околоногтевые ПГ возникают через 2 месяца от начала лечения злокачественных опухолей ингибиторами рецепторов эпидермальных факторов роста. Паронихия и ПГ описаны до 24% случаев при лечении панитумумабом. Другие антинеопластические лекарства связаные с развитием ПГ — 5-фторурацил, его пролекарство капецитабин, митоксантрон (антраценедион), таксаны доцетаксел и паклитаксел, ингибиторы mTOR и вемурафениб. Также описано появление ПГ при использовании циклоспорина, эритропоэтина, левотироксина, анти-CD20-антитела и фактора некроза опухоли альфа.
Патофизиология
Точный механизм развития пиогенной гранулемы неизвестен. Травма, гормональные влияния, определенные лекарства, вирусы, предшествующая сосудистая мальформация, продукция ангиогенных факторов роста и цитогенетических аномалий вносят свой вклад в развитие данной опухоли. На молекулярном уровне при развитии опухоли имеет место экспрессия транскрипционных факторов P-ATF2 и STAT3. Маркерами ангиогенеза в пиогенных гранулемах являются экспрессия эндотелиальной NO-синтазы, CD34 и CD105/эндоглин. В развитии оральной ПГ принимают участие COX-2 и IL-2. Также при ПГ были выявлены BRAF и RAS мутации, что свидетельствует в пользу истинного, а не реактивного, неопластического процесса.
Эпидемиология
Типичная ПГ не является редкой опухолью. ПГ у детей встречается в 0,5% всех кожных узелков, ставших причиной обращения ко врачу. Вариант опухоли, связанный с беременностью, встречается у 5% беременных. Расовых отличий нет. ПГ возникает с одинаковой частотой у мужчин и женщин, хотя высыпания во рту встречаются в 2 раза чаще у женщин, вероятно, за счёт ПГ при беременности. Они редки среди детей до 6 месяцев, средний возраст появления ПГ у детей — 6,7 лет. В целом же пиковый возраст начала кожных высыпаний — вторая декада жизни. Частота появления ПГ, кроме тех высыпаний, что возникают при беременности, линейно снижается с возрастом.
Клиническая картина
Пациенты с ПГ обычно жалуются на безболезненное блестящее красное образование, которое спонтанно кровоточит и/или вызывает дискомфортные ощущения. При беседе с пациентом может быть выявлена предшествующая травма или воспаление кожи. Чаще всего поражаются голова, шея, пальцы и верхняя половина тела. Солитарная (одиночная) гранулёма растет быстро, достигая своего максимального размера за нескольких недель. Типичная солитарная ПГ — ярко красный, хрупкий узелок или узел от нескольких мм до нескольких см, с влажной поверхностью и эпителиальным ободком в основании. Средний размер — 6,5 мм, хотя описана гигантская ПГ диаметром 25 см на месте рубца у пациента с ВИЧ. Довольно часто наблюдается кровотечение, эрозирование, изъязвление и нагноение ПГ. Нелеченная ПГ постепенно атрофируются, становится фиброматозной и медленно регрессирует. Регрессирующая опухоль выглядит как мягкая фиброма.
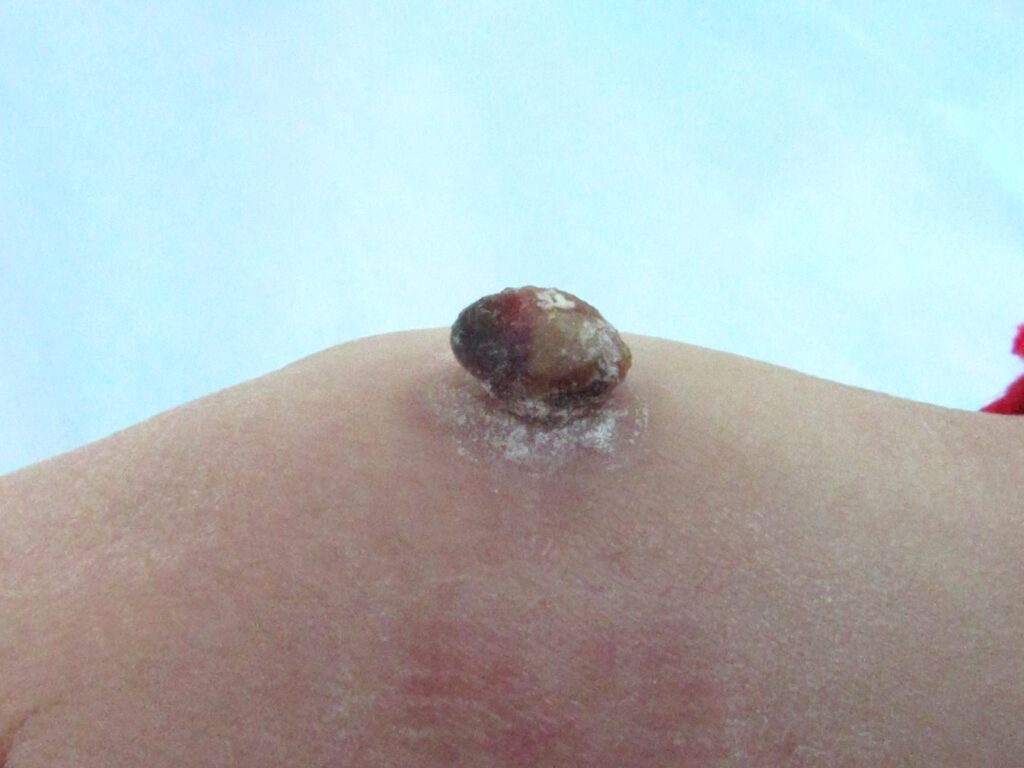
В случае поражения полости рта ПГ наиболее часто располагаются на деснах, губах и языке. И это чаще всего наблюдается на 2 и 3 триместрах беременности или на фоне применения оральных контрацептивов и гормон-заместительной терапии.
Редкие формы ПГ: 1) эруптивные диссеминированные ПГ развиваются как проявление лекарственной гиперчувствительности и после ожогов, в т.ч. солнечных; 2) ПГ с сателлитозом чаще всего появляется на теле около лопатки; 3) подкожный тип чаще всего обнаруживается на руке; 3) редкий внутривенный вариант ПГ может проявляться сосудистым полипом шеи и рук.
Дифференциальный диагноз
В случае неясной клинической картины и сомнениях в окончательном диагнозе следует прибегнуть к гистологическому анализу для исключения ряда заболеваний, включающих в себя ангиоэндотелиому, ангиосаркому, гемангиоэндотелиому, опухоль Барре-Массона, невус Шпитца, пучковую капиллярную гемангиому (ангиобластому Накагавы), инородное тело, нейрофиброму, кожный эндометриоз, эккринную порому и др. Также гистологический анализ необходим для подтверждения диагноза в случае с персистирующих высыпаний.
Диагностика
В сложных ситуациях для диагностики подкожных ПГ используют ультразвуковое исследование и компьютерную томографию. Образец для гистологического анализа получают путем при бритвенной и панч-биопсии, иссечении скальпелем, радиоволновом удалении или удалении лазером.
Гистопатологические признаки при всех вариантах ПГ сходны. Ранние высыпания напоминают грануляционную ткань (многочисленные капилляры и венулы, расположенные радиально по направлению к поверхности кожи среди отечной стромы, содержащий смешанный воспалительный инфильтрат). Зрелое полипоидное образование представляет собой фибромиксоидную строму, разделяющую образование на дольки. В описании ПГ могут быть указаны эрозивные и язвенные изменения поверхности, реэпителизация поверхности и периферический гиперпластический аднексальный эпителиоидный ободок. Регрессирующая пиогенная гранулема содержит выраженный фиброз.
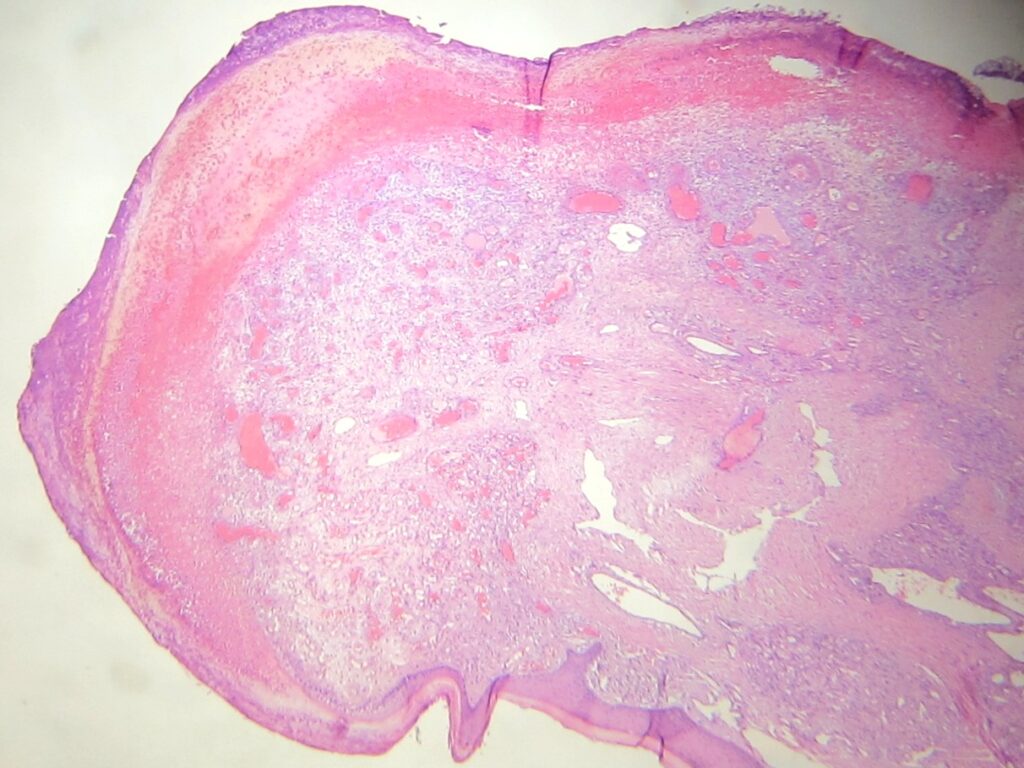
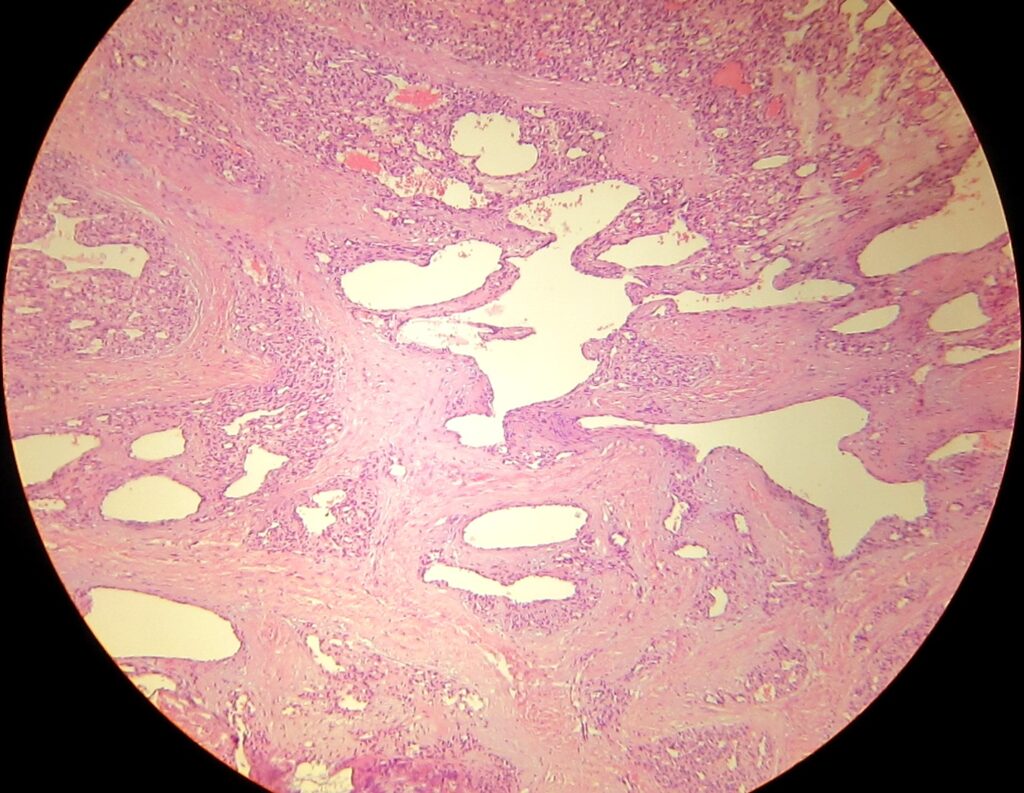
Экстрамедулярный гематопоэз наблюдается в 10% ПГ. Также может быть выявлена экспрессия белка опухоли Вильмса, характерная при сосудистой пролиферации, к которой относится ПГ. Эндотелиальная иммуногистохимическая экспрессия GLUT1 будет отрицательна (используется для дифдиагноза с младенческой гемангиомой). Внутривенный вариант ПГ имеет меньшую дольчатость и соединяется со стенкой вены ножкой.
Лечение
Самым частым лечебным подходом является удаление ПГ. Это может быть выполнено хирургическим иссечением, радиоволновым удалением и удалением лазером, при этом предполагается отправка удаленного образования на гистологический анализ. Среди хирургических подходов полноценное иссечение показывает наименьшую частоту рецидивов (2,94%). Для больших ПГ или сложных участков выбором может стать эмболизация. Также при ПГ эффективны перевязка основания и криодеструкция.
В случае возникновения опухоли при беременности может произойти самостоятельное разрешение уже после родов. Частота рецидивов после удаления во время беременности выше и поэтому некоторые эксперты рекомендуют удаление после родов. В случае развития ПГ на фоне приема лекарств ПГ может уменьшиться при отмене препаратов (целесообразность этого оценивается в каждом конкретном случае).
Для лечения ПГ в последние годы были предложены нехирургические методы. Топические и системные блокаторы бета-адренорецептов успешно применяются при лечении ПГ кожи и слизистых. Топический крем с имиквимодом и гель с алитретиноином также показали успешный результат при лечении ПГ. Турецкие специалисты описывают лечение пациента с множественными ПГ пероральным назначением эритромицина. Применяются также инъекции склерозирующих агентов, химическая каутеризация нитратом серебра, нанесение фенола на околоногтевые опухоли и фотодинамическая терапия с 5-аминолевулиновой кислотой.
ПГ с сателитозом и рецидивирующие ПГ после хирургического лечения дают положительный ответ на внутриочаговое и системное введение стероидов. Описан случай рецидивирующей гигантской ПГ ладони, разрешившийся после внутриочаговых инъекций блеомицина.
Прогноз
ПГ — доброкачественное образование, тем не менее, дискомфорт и кровотечение иногда бывают довольно значительными. Последнее в редких случаях может приводить к анемии. ПГ может возникать снова не зависимо от метода лечения. Среди хирургических подходов полноценное удаление имеет наименьшую частоту рецидивов (2,94%). Высыпания, которые рецидивируют после хирургического иссечения, имеют высокую частоту последующих рецидивов. В одном клиническом случае незамеченное инородное тело было причиной в упорной рецидивирующей ПГ.