Введение
Дерматофиброма (поверхностная доброкачественная фиброзная гистиоцитома) — часто встречающаяся кожная опухоль неизвестной этиологии, которая возникает чаще всего у женщин. Дерматофиброма часто развивается на руках и ногах, и изредка может давать о себе знать слабым зудом и дискомфортом. Удаление опухолей обычно не требуется и к нему прибегают при не очевидном диагнозе или при появлении беспокоящих симптомов.
Как правило дерматологи сталкиваются с первично кожной (поверхностной) дерматофибромой. Подкожная (глубокая) доброкачественная гистиоцитома бывает редким поводом для обращения, чаще всего с ней имеют дело хирурги и онкологи. Внимание и подробное исследование последней связано с тем, что она может иметь агрессивное клиническое течение и гистологически иметь различные варианты: клеточный, аневризмальный и атипичный. Кроме того доброкачественные фиброзные гистиоцитомы описаны в костях, глазницах, дыхательных путях, желудочно-кишечном тракте, селезенке, мочеполовой системе и внутри черепа.
На коже у одного пациента возможно наличие нескольких дерматофибром, но редко когда их число превышает 15. Множественный эруптивный вариант возникает лишь у 1% пациентов, и примерно 60% из них имеют тяжёлое фоновое состояние, как например ВИЧ-инфекция или системная красная волчанка. Также описаны случаи сочетания множественных дерматофибром с дерматомиозитом, болезнью Грейвса, тиреоидитом Хашимото, миастенией гравис, синдромом Дауна, лейкемией, миелодиспластическим синдромом, кожной Т-клеточной лимфомой, множественной миеломой, атопическим дерматитом, болезнью Крона и язвенным колитом. Также описана взаимосвязь их появления с приёмом лекарственных средств, среди которых антиретровирусные агенты, биологический препарат эфализумаб, антитела к фактору некроза опухоли альфа и ингибитор тирозиновой киназы иматиниб. Описаны также врождённые и приобретённые случаи множественных сгруппированных дерматофибром.
Этиология
Исторически дерматофиброму принято считать реактивным процессом в ответ на некоторые повреждения кожи (укус насекомых, татуировка, туберкулиновый тест, предшествующий фолликулит), но точные причины неизвестны. Клональный анализ предполагает, что она представляет собой истинную неоплазму. Измененный иммунитет, вероятно, играет роль во многих случаях множественных эруптивных дерматофибром, связанных с различными фоновыми состояниями и приёмом лекарствам (описано выше). Изучение эруптивных дерматофибром у родственников предполагает существование генетического компонента.
Патофизиология
Точный механизм развития дерматофибромы неизвестен. В последнее время гипотеза вероятного реактивного изменения ткани уступает доказательствам опухолевого процесса что демонстрируется её клональным пролиферативным ростом. Клональность сама по себе не является синонимом неопластического процесса; она может быть выявлена и при воспалительных процессах, включая атопический дерматит, атрофический лишай и псориаз. Возможную связь образования дерматофибромы связывают с нарушением активности протеинкиназы С. По результатам иммуногистохимического исследования (ИГХ) с антителами к фактору XIIIа, который является меткой дермальных дендритных клеток, дерматофибромы оказываются часто позитивны, в то время как антитела к MAC 387, который является маркером моноцитов, произошедшим из макрофагов (гистиоцитов), показывает не столь однозначные результаты. Одно из исследований оценивало экспрессию в дерматофиброме HSP47 (маркёра кожных фибробластов), CD68 (маркёра гистиоцитов) и фактора XIIIа. Большинство веретенообразных клеток во всех 28 случаях дерматофибромы, независимо от гистологического варианта, были окрашены положительно HSP47, что являлось доказательством, что кожные фибробласты — основной компонент дерматофибромы. Имели место также позитивные в отношение фактора XIIIа дендритные клетки, но наличие CD68-позитивных гистоцитов было непостоянным, особенно в различных гистологических вариантах.
В росте дерматофибром играют роль ряд молекул — поверхностный протеогликан, синдекан-1 и фактор роста фибробластов-2, участвующие в эпителиально-мезенхимальной передаче сигнала. Сигналинг трансформирующего фактора роста бета (ТФР-b) может быть триггером фиброза, наблюдаемого в дерматофибромах. ТФР-b наряду с другими фибриногенными факторами, может продуцироваться тучным клеткам, о наличии которых в аномально большом количестве в дерматофибромах, сообщают некоторые исследователи.
Также ряд исследователей сообщают об обнаружении генных слияний в дерматофиброме, а также о генной перестройке и избыточной экспрессии гена ALK в эпителиоидных и атипичных дерматофибромах.
Эпидемиология
Дерматофибромы встречаются относительно часто и не имеют расовой предрасположенности. У женщин дерматофибромы встречаются 2 раза чаще, чем у мужчин. Дерматофибромы могут возникать в любом возрасте. В одном исследовании 80% биопсий было сделано в возрасте 20-49 лет, а в другом — средний возраст был равен 42 годам.
Клиническая картина
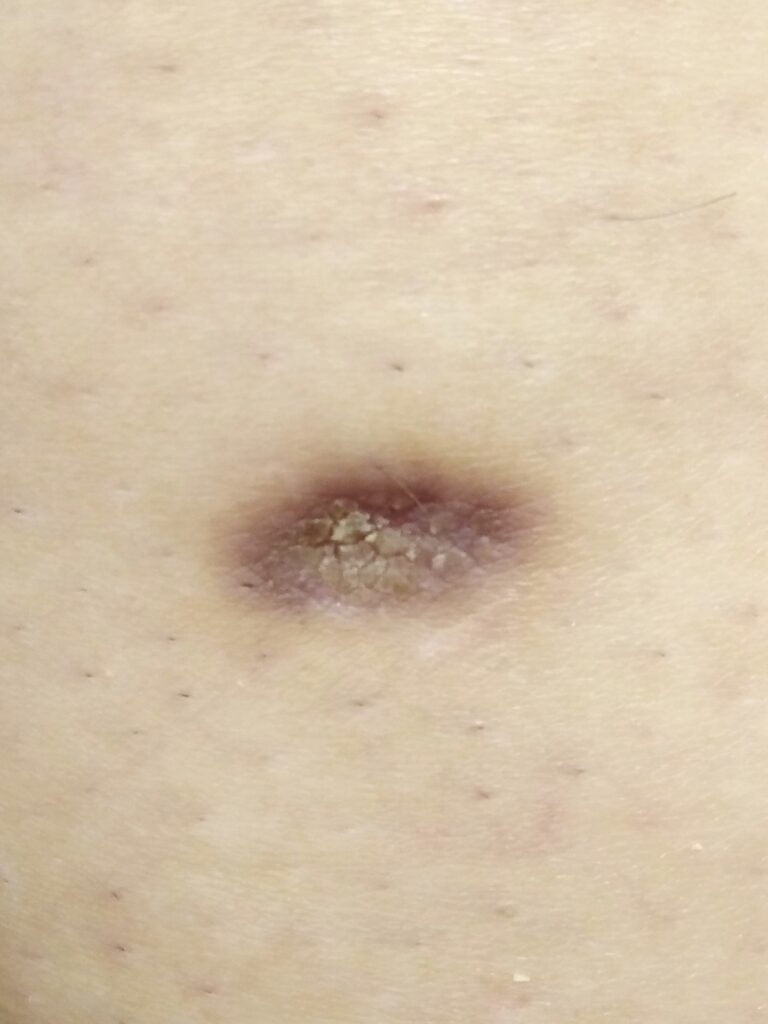
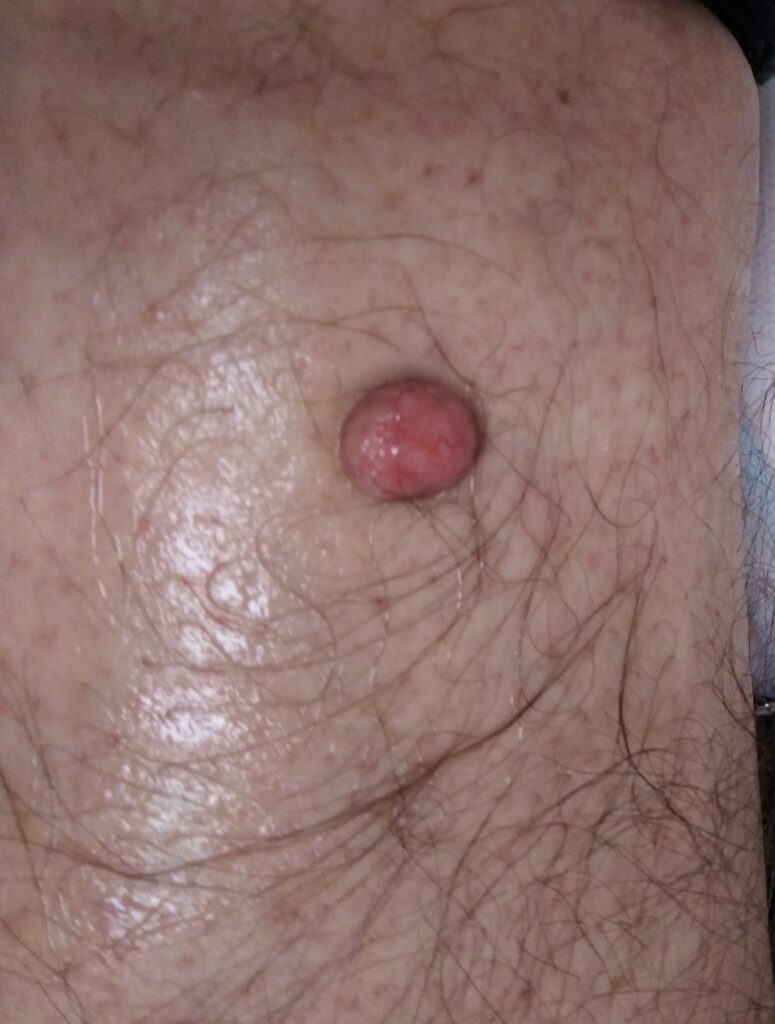
Обычно клинические проявления дерматофибромы — одиночный, диаметром 0,5-1 см узелок. Подавляющее меньшинство пациентов имеет несколько дерматофибром, но редко (<1% случаев) встречается более 15 поражений. Кожа вокруг и на дерматофиброме может быть разных цветов: светло-серый, жёлтый, оранжевый, розовый, красный, пурпурный, голубой, коричневый или чёрный, возможно сочетание оттенков. При пальпации плотный узел может напоминать маленький камень, прикрепленный к поверхности кожи и свободно двигающийся в подкожной клетчатке. Пальпация может сопровождаться неприятными ощущениями. Характерное углубление покрывающего и прилегающего эпидермиса при латеральном сдавлении называется “симптомом звонка” (или симптомом Фитцпатрика) и может быть полезным клиническим симптомом. Но наличие “симптома звонка” характерно не только для дерматофибромы. Дерматоскопия может быть полезна в дополнении к клиническому осмотру.
Ноги — самое частое место возникновения дерматофибром. Хотя они могут появиться на любом участке кожи, ладони, подошвы, пальцы, рот и гениталии поражаются редко. Не стоит забывать о редких формах — гигантских (более 5 см в диаметре), атрофических, полипоидных и дерматофибромах с распространяющимися сателлитами. Самая большая зафиксированная дерматофиброма — 17х9х4см. Множественные сгруппированные дерматофибромы редки и могут быть схожи с выбухающей дерматофибросаркомой. Сгруппированные дерматофибромы обычно наблюдаются в одном дерматоме. В научной литературе описан 1 случай гало-дерматита (феномена Мейерсона) вокруг дерматофибромы.
Дифференциальный диагноз
Кожная хондрома, десмопластическая трихоэпителиома, гранулёма инородного тела, опухоль Абрикосова, нодулярный фасциит, нодулярная чесотка, нейротекома, киста желточного протока, нейрофиброма, дерматомиофиброма, эпителиоидная саркома.
Диагностика
При УЗИ дерматофибромы представляют собой гипоэхогенный солидный узелок. Дерматофибромы могут быть выявлены по результатам оптической когерентной томографии. При ПЭТ дерматофиброма может мимикрировать со злокачественными опухолями. При дерматоскопии наиболее часто наблюдается периферическая пигментная сеть с центральной белой областью. При дерматоскопии ксантоматозной дерматофибромы наблюдается гомогенный паттерн с оттенками желтого цвета и периферической пигментной сетью. Зелёный цвет может указывать на сидеропенический вариант опухоли. Если при дерматоскопии наблюдается меланоцитарный или атипичный паттерн, то показана биопсия. Если имеют место диагностические затруднения, то показана эксцизионная биопсия до подкожной жировой клетчатки.
При гистологическом исследовании эпителий, покрывающий дерматофиброму, обычно акантотичен. Наблюдается псевдоэпителиоматозная гиперплазия и базалоидная пролиферация. Гиперплазия может быть связана с действием фибробластов на эпидермальные кератиноциты. Может наблюдаться повышенное содержание пигмента, который может быть железом или меланином. В большинстве высыпаний наблюдается зона Гренца в сосочковом слое дермы, покрывающем опухоль. Основная масса опухоли располагается без капсулы в толще дермы, а периферия опухоли сливается с окружающей тканью. Характерны извитые пучки пролиферирующих веретенообразных клеток с чрезмерным отложением коллагена. На периферии веретеновидные клетки характерным образом оборачиваются пучками нормального коллагена. Существуют наблюдения о вкраплении меланоцитов среди веретеновидных клеток. Подкожная жировая клетчатка обычно интактна, но в случае её поражения следует исключить выбухающую дерматофибросаркому (ВДФС).
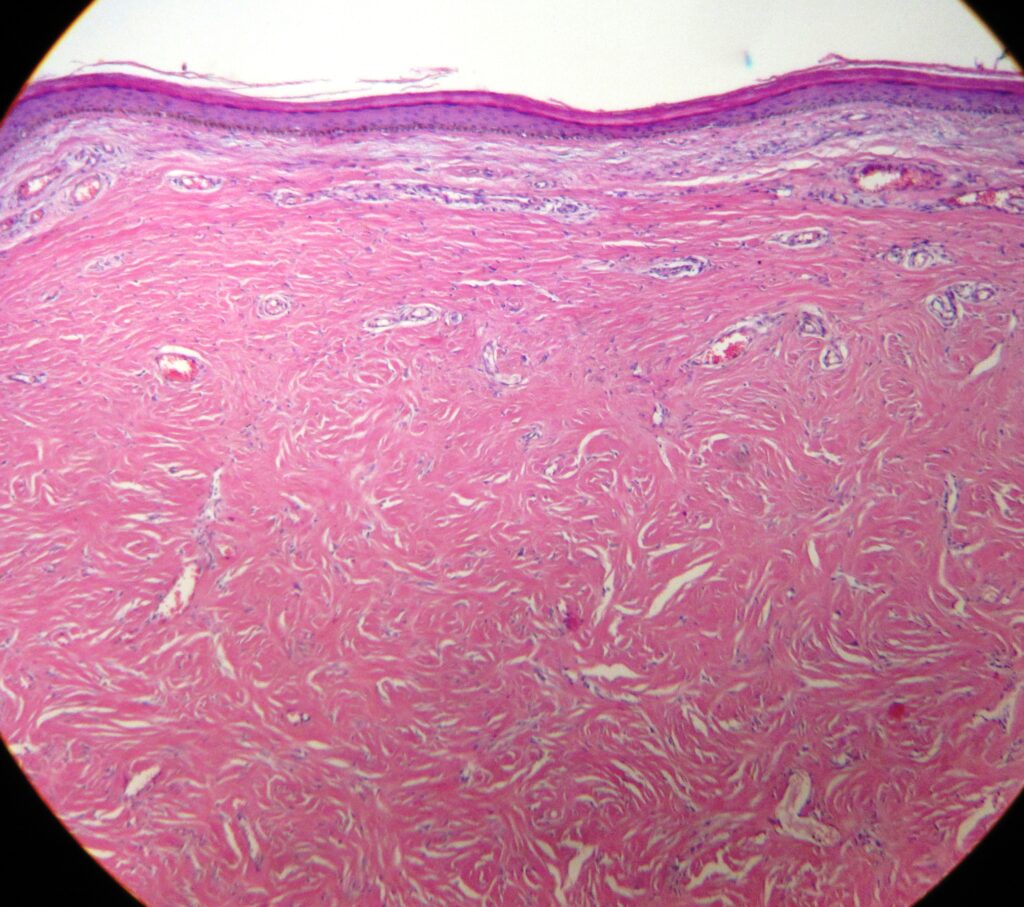
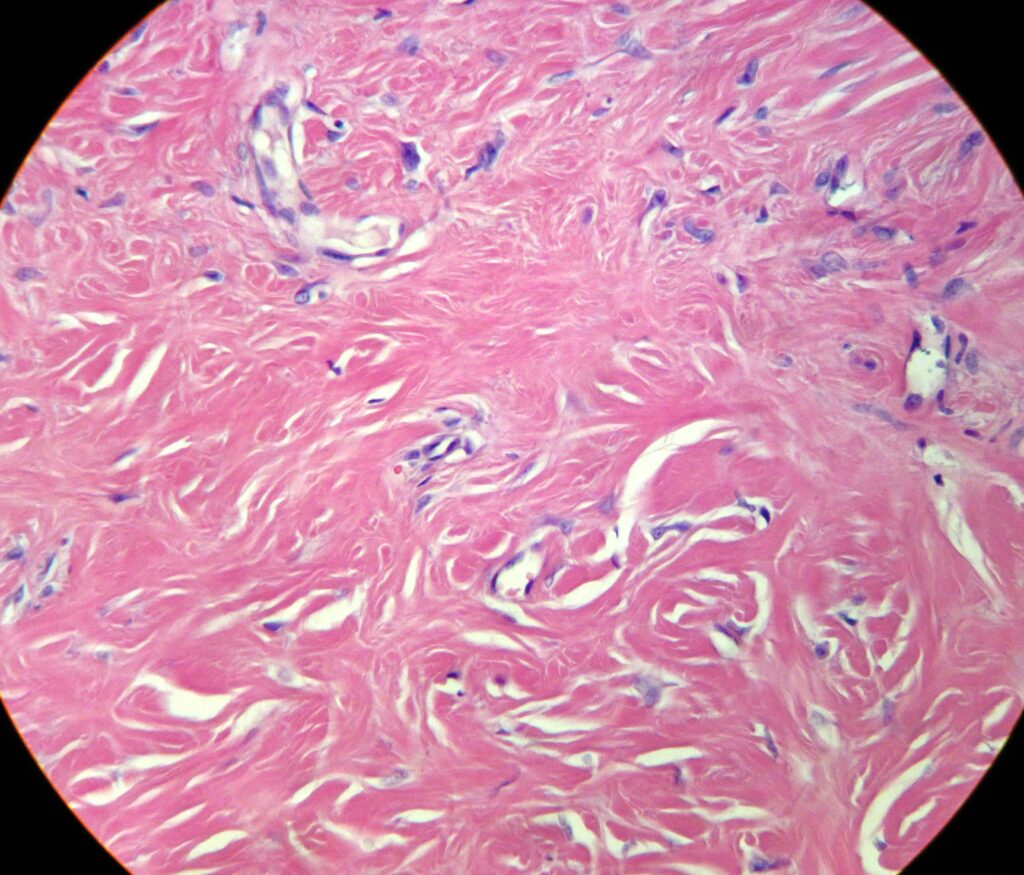
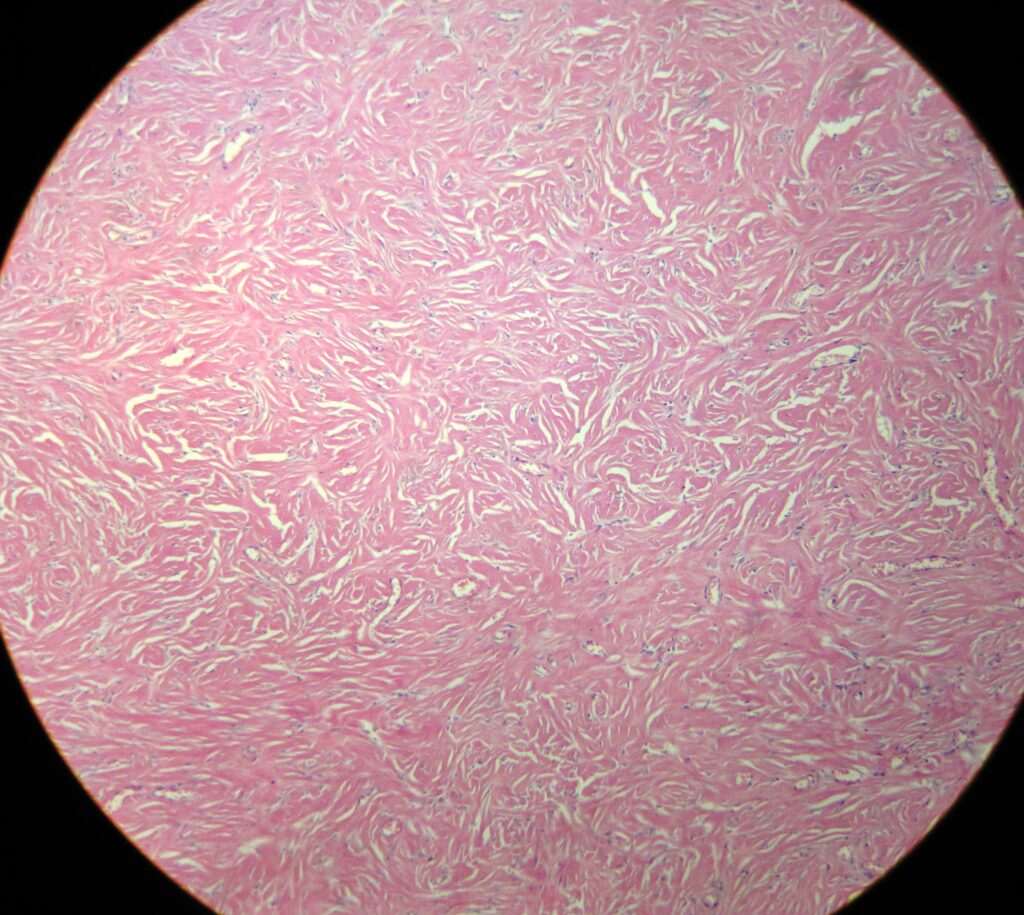
Антитела к фактору XIIIa и СD34 полезны для дифференцировки этих 2 опухолей: первое указывает на дерматофиброму, второе — на ВДФС. CD34 позитивный ответ также имеет место при клеточном варианте дерматофибромы. Дерматофибромы сохраняют эластичные волокна, в то время как в ВДФС они фрагментированы или смещены. Это можно оценить при флюоресцентной микроскопии образцов, окрашенных гематоксилином и эозином, или при окраске на эластичные волокна. Для дифференцировки дерматофибромы от ВДФС может быть полезен FISH анализ.
Одна клинико-патологическая классифицирующая схема описывает следующие 4 категории дерматофибромы: 1) с архитектурными особенностями, такими как глубокое проникновение, атрофический, аневризмальный (ангиоматоидный), гемангиоперицитома-подобный, палиссадный или оссифицирующий варианты; 2) клеточные/стромальные дерматофибромы, такие как светлоклеточная, зернистоклеточная, миофибробластическая, склеротическая, атипичная (псевдосаркоматозная), гемосидеротическая, холестериновая (липидная) и миксоидная варианты; холестериновый вариант описан при метаболическом синдроме, наиболее вероятно холестерин возникает из разрушенных клеточных мембран, нежели проникает из циркулирующих липопротеидов; 3) дерматофибромы с архитектурными и клеточными/стромальными изменениями в гомогенном окружении; 4) сложная, составная или комбинированная дерматофиброма с 2 и более архитектурными и клеточными/стромальными паттернами в одном образовании.
Гистологическое исследование 192 дерматофибром выявило 80% общих фибром, 5,7% аневризмальных, 2,6% эпителиоидных, 2,1% клеточных, 2,1% липидных, 1% атрофических и 0,5% светлоклеточных.
Описаны редкие гистологические наблюдения дерматофибром: изъязвленная и эрозивная дерматофибромы, дерматофиброма с эозинофильным инфильтратом, ассоциированная с перфорирующим дерматозом, с сальной гиперплазией, с интрацитоплазматическими эозинофильными глобулами, с перстневидными клетками, с отложениями легких цепей амилоида и со случайным акантолизом. При дерматофибромах часто зафиксирована индукция гиперплазии рядом расположенных структур. В исследовании более 10000 дерматофибром наблюдалась ассоциированная индукция фолликулярных структур и структур сальной железы. Дерматофибромы плеча имеют высокую частоту сальной индукции и гиперплазией похожей на себорейный кератоз.
Возможно редкое сосуществование дерматофибромы и меланоцитарных образований в одном образце. В опубликованном исследовании на эту тему были продемонстрированы юнкционный, дермальный и сложный невусы, а также один случай меланомы in situ. Знания этих взаимоотношений могут помочь предотвратить неправильный диагноз, положительное ИГХ с маркерами S-100 и Mart-1 говорит в пользу меланоцитарного образования, с XIIIа — в пользу дерматофибромы. Другой возможный маркер — SOX10, положительный в меланоцитарных образованиях, но не в фиброгистиоцитарных. Для дифференциальной диагностики дерматофибром с эпителиодными саркомами применяют маркер INI-1, наблюдаемый в 100% дерматофибром и отсутствующий в большинстве эпителиодных сарком.
Лечение
Обычно дерматофибромы не требуют лечения.
Предпринимались попытки внутриочаговых инъекций стероидов, но результаты были разными.
Для косметически неприемлемых поражений, особенно симптоматических, если есть какая-либо диагностическая неопределенность или когда подозревается один из агрессивных подтипов, идеальной процедурой является полное иссечение, включая подкожную жировую клетчатку.
В косметических целях или для уменьшения симптомов можно попробовать бритвенную биопсию или криохирургию; однако рецидивы у таких подходов более вероятны.
В ряде наблюдений показаны хорошие эстетические результаты при удалении лазерами на диоксиде углерода и на красителях.
Прогноз
Типичные поверхностные дерматофибромы считаются доброкачественными образованиями с хорошим прогнозом. Лишь у небольшого количества пациентов может возникать дискомфорт от болезненности и значительного зуда.
Сложности могут возникнуть при глубоких, клеточных, аневризмальных (гемосидеротических) и атипичных вариантах, которые склонны к местными рецидивам (до 20%) и редкому метастазированию. Такие варианты или любые другие неопределённые дерматофибромы могут быть расценены, как потенциально злокачественные опухоли. В этих особых случаях чаще всего наблюдались метастазы в лёгких и лимфоузлах, наличие множественных сателлитных узлов могут представлять угрозу для жизни. Согласно исследованиям способностью к метастазированию обладает эпителиодный вариант дерматофибромы, хотя тот факт, что в ней находят реаранжировку в гене ALK, может указывать её отдельную биологическую опухоль. При исследовании типичных дерматофибром с повышенным митотическим уровнем, но без других тревожных признаков, рецидивирование или метастазирование отсутствовало. Есть единичные сообщения о спонтанной регрессии дерматофибром с появлением поствоспалительной гипопигментации.